Dresden, 04.07.2024
Forschende entdecken Schlüsselzellen für die Blutzuckerkontrolle
Wie regelt unser Körper den Blutzuckerspiegel so präzise? Ein internationales Forschungsteam unter der Leitung von Prof. Nikolay Ninov am Zentrum für Regenerative Therapien Dresden (CRTD) der TU Dresden ist der Antwort einen Schritt nähergekommen. Sie fanden in der Bauchspeicheldrüse eine spezielle Gruppe von „First Responder Zellen“, die entscheidend für die Blutzuckerreaktion sind. Ihre Ergebnisse wurden in der Fachzeitschrift „Science Advances“ veröffentlicht.
Unser Körper muss den Blutzuckerspiegel genau regulieren. Zu hohe oder zu niedrige Werte können gefährlich sein. Dieses Gleichgewicht ist bei Diabetes gestört, was zu ernsthaften gesundheitlichen Problemen führt. Beta-Zellen in der Bauchspeicheldrüse steuern dieses Gleichgewicht, indem sie Insulin ausschütten, wenn der Blutzuckerspiegel steigt. Zu verstehen, wie Beta-Zellen arbeiten und die Reaktion auf steigenden Blutzucker koordinieren, kann letztendlich zur Entwicklung besserer Diabetestherapien beitragen.
Nicht alle Beta-Zellen sind gleich
„Bei der Betrachtung der Bauchspeicheldrüse fragten wir uns, ob alle Beta-Zellen tatsächlich gleich empfindlich auf Zucker reagieren. Frühere Studien deuteten darauf hin, dass einige empfindlicher sein könnten als andere“, sagt Prof. Nikolay Ninov, Forschungsgruppenleiter am CRTD in Dresden.
Um die Arbeit der Bauchspeicheldrüse zu verstehen, wandte sich Ninovs Team dem Zebrafisch zu. Dieser kleine tropische Fisch besitzt eine Bauchspeicheldrüse, die ähnlich funktioniert wie die eines Menschen. Gleichzeitig bietet der Zebrafisch einen enormen Vorteil: Forschende können transparente, pigmentlose Fische verwenden und die Arbeit der Bauchspeicheldrüse direkt im lebenden Tier beobachten.
Das Team entdeckte, dass eine kleine Gruppe von Beta-Zellen empfindlicher auf den Blutzuckerspiegel reagiert als die anderen Zellen. Diese Zellen reagieren schneller auf Glukose als der Rest der Zellen, daher bezeichnet Ninovs Team sie als „First Responder Zellen“ oder „erst reagierende Zellen“. Diese Zellen lösen die Glukoseantwort aus, gefolgt von den verbliebenen „Nachfolgerzellen“.
Verborgene Hierarchie in der Bauchspeicheldrüse
Die Gruppe wollte testen, ob die Nachfolgerzellen auf die First Responders angewiesen sind. Mithilfe der transparenten Fische nutzte Ninovs Team die Optogenetik, eine moderne lichtbasierte Technologie, mit der einzelne Zellen per Lichtstrahl an- oder ausgeschaltet werden können. Das Ausschalten der First Responder Zellen verringerte die Reaktion der Nachfolgerzellen auf den Blutzuckerspiegel. Gleichzeitig wurde die Reaktion der Nachfolgerzellen verstärkt, wenn die First Responders selektiv aktiviert wurden.
„Die First Responders stehen an der Spitze der Beta-Zell-Hierarchie, wenn es um die Kontrolle der Zuckerreaktion geht. Interessanterweise fungieren nur etwa 10% der Beta-Zellen als First Responders. Das legt nahe, dass diese kleine Zellpopulation als Kontrollzentrum für die Regulation der Aktivität der restlichen Beta-Zellen dient“, erklärt Prof. Ninov.
Besondere Eigenschaften der Erstversorgenden-Zellen
Die First Responder Zellen sind nicht alle an einer Stelle gehäuft. Stattdessen sind sie über die gesamte Bauchspeicheldrüse verteilt. Um herauszufinden, was die First Responders einzigartig macht, verglichen die Forschenden die Genexpression hochempfindlicher Zellen mit weniger empfindlichen.
Dabei stellten sie fest, dass First Responders an der Vitamin-B6-Produktion beteiligt sind. Sie produzieren ein Schlüsselenzym, das die inaktive Form von Vitamin B6 aus der Nahrung in die für die Zellen aktive Form umwandelt.
In enger Zusammenarbeit mit dem Team von Prof. Guy Rutter an der Universität Montreal schalteten die Forschenden die Vitamin-B6-Produktion sowohl in der Bauchspeicheldrüse von Zebrafischen als auch von Mäusen aus. Die Fähigkeit der Beta-Zellen, auf hohen Blutzucker zu reagieren, war bei beiden Arten dramatisch reduziert.
„Dies deutet darauf hin, dass Vitamin B6 eine evolutionär konservierte Rolle bei der Reaktion auf Glukose spielt. Möglicherweise produzieren die First Responders Vitamin B6 und stellen es den anderen Beta-Zellen zur Verfügung, um ihre Aktivität zu regulieren. Um zu überprüfen, ob dies tatsächlich der Fall ist, ist einer unserer nächsten Schritte“, sagt Prof. Ninov.
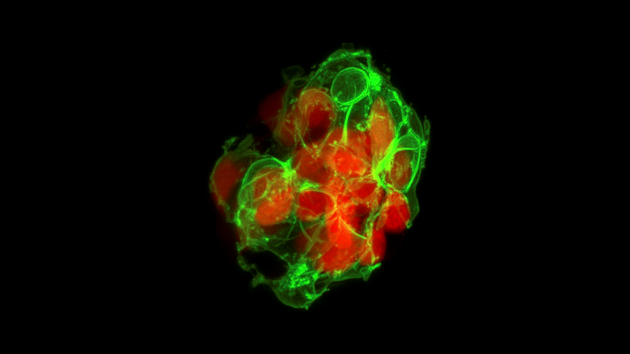
Eine Ansammlung von Beta-Zellen in der Bauchspeicheldrüse eines Zebrafischs. © Prateek Chawla
Bedeutung für die Diabetesforschung
„Wir wissen jetzt, dass es spezifische Zellen gibt, die die Glukoseantwort einleiten, und dass Vitamin B6 für diesen Prozess essentiell ist“, sagt Prof. Ninov. Vitamin B6 dient als Co-Faktor für mehr als hundert wichtige Enzyme, die in den Zellen eine entscheidende Rolle spielen, von der Steuerung der Zellatmung bis zur Produktion von Neurotransmittern.
„Es gibt tatsächlich eine Reihe von Forschungsarbeiten, die einen Zusammenhang zwischen niedrigen Vitamin-B6-Spiegeln und dem Auftreten von Stoffwechselerkrankungen und Typ-2-Diabetes zeigen. Diesen Zusammenhang wollen wir genauer untersuchen“, schließt Prof. Ninov. Zu verstehen, wie Vitamin B6 die Beta-Zellen in der Bauchspeicheldrüse reguliert, könnte zu neuen Erkenntnissen über die Entstehung von Diabetes und letztendlich zu neuen Behandlungsmethoden führen.
Original-Publikation:
Luis Fernando Delgadillo-Silva, Emirhan Tasöz, Sumeet Pal Singh, Prateek Chawla, Eleni Georgiadou, Anne Gompf, Guy A. Rutter and Nikolay Ninov: Optogenetic β-cell interrogation in vivo reveals a functional hierarchy directing the Ca2+ response to glucose supported by vitamin B6. Science Advances (June 2024)
Wissenschaftlicher Ansprechpartner:
Prof. Nikolay Ninov
Zentrum für Regenerative Therapien Dresden (CRTD)
Tel.: 0351 458-82314
E-Mail: nikolay.ninov(at)tu-dresden.de
Die Technische Universität Dresden (TU Dresden) ist eine der deutschen Exzellenzuniversitäten, die für ihre außergewöhnlichen Standards in Forschung und Lehre in den verschiedensten Bereichen geschätzt wird. Die Medizinische Fakultät der TU Dresden hat sich zum Ziel gesetzt, die medizinische Wissenschaft und das Gesundheitswesen durch interdisziplinäre Zusammenarbeit und bahnbrechende Forschung voranzutreiben.https://www.uniklinikum-dresden.de/de
Am Zentrum für Regenerative Therapien Dresden (CRTD) der TU Dresden widmen sich Spitzenforscher und -forscherinnen aus mehr als 30 Ländern neuen Therapieansätzen. Sie entschlüsseln die Prinzipien der Zell- und Geweberegeneration und ergründen deren Nutzung für Diagnose, Behandlung und Heilung von Krankheiten. Das CRTD verknüpft Labor und Klinik, vernetzt Wissenschaft und Klinik, nutzt Fachwissen in Stammzellforschung, Entwicklungs- und Regenerationsbiologie, um letztlich die Heilung von Erkrankungen wie Alzheimer und Parkinson, hämatologischen Krankheiten wie Leukämie, Stoffwechselerkrankungen wie Diabetes sowie Augen- und Knochenerkrankungen zu erreichen. Das CRTD wurde 2006 als Forschungszentrum der Deutschen Forschungsgemeinschaft (DFG) gegründet und bis 2018 als DFG-Forschungszentrum, sowie als Exzellenzcluster gefördert. Seit 2019 wird das CRTD mit Mitteln der TU Dresden und des Freistaates Sachsen finanziert.
Das CRTD ist eines von drei Instituten der zentralen wissenschaftlichen Einrichtung Center for Molecular and Cellular Bioengineering (CMCB) der TU Dresden.
www.tud.de/crtd, www.tud.de/cmcb
Das Paul-Langerhans-Institut des Helmholtz München am Universitätsklinikum Carl Gustav Carus und der Medizinischen Fakultät der TU Dresden (PLID) trägt entscheidend dazu bei, die Mechanismen der Krankheit besser zu verstehen und neue Therapiemöglichkeiten zu erforschen. Das Institut ist Gründungspartner des Deutschen Zentrums für Diabetesforschung (DZD e.V.) und ist seit Januar 2015 ein Satelliteninstitut von Helmholtz Munich. Sein Programm umfasst die Erforschung der Pathophysiologie des Diabetes mellitus Typ 1 und Typ 2. Im Mittelpunkt stehen dabei die Mechanismen, die zur Zerstörung und/oder eingeschränkten Funktion der Betazellen der Bauchspeicheldrüse und zu einer unzureichenden Insulinsekretion führen. Darüber hinaus spielt das PLID als einziges deutsches Transplantationszentrum für humane Inselzellen der Bauchspeicheldrüse eine herausragende Rolle. https://tu-dresden.de/med/mf/plid
Das Deutsche Zentrum für Diabetesforschung (DZD) e.V. ist eines der acht Deutschen Zentren der Gesundheitsforschung. Es bündelt Experten auf dem Gebiet der Diabetesforschung und verzahnt Grundlagenforschung, Epidemiologie und klinische Anwendung. Ziel des DZD ist es, über einen neuartigen, integrativen Forschungsansatz einen wesentlichen Beitrag zur erfolgreichen, maßgeschneiderten Prävention, Diagnose und Therapie des Diabetes mellitus zu leisten. Mitglieder des Verbunds sind Helmholtz Munich – Deutsches Forschungszentrum für Gesundheit und Umwelt, das Deutsche Diabetes-Zentrum DDZ in Düsseldorf, das Deutsche Institut für Ernährungsforschung DIfE in Potsdam-Rehbrücke, das Institut für Diabetesforschung und Metabolische Erkrankungen von Helmholtz Munich an der Eberhard-Karls-Universität Tübingen und das Paul-Langerhans-Institut Dresden von Helmholtz Munich am Universitätsklinikum Carl Gustav Carus der TU Dresden, assoziierte Partner an den Universitäten in Heidelberg, Köln, Leipzig, Lübeck und München sowie weitere Projektpartner. www.dzd-ev.de
Pressekontakt

Birgit Niesing
niesing(at)dzd-ev.de
+49 (0)89 3187-3971

